Лечение
СД 1 типа лечение
Основной и единственный способ лечения СД 1 типа – это инсулинотерапия.
Инсулин вводят с помощью инъекций, что связано с его белковой природой.
Существует 2 способа введения инсулина:
- инсулинотерапия с помощью предзаполненных шприц-ручек
- помповая инсулинотерапия путем непрерывной подкожной инфузии инсулина
Использование в терапии предзаполненных шприц-ручек включает применение 2-х видов инсулина: пролонгированного и короткого действия.
Инсулинотерапия с помощью шприц-ручек
Инсулин пролонгированного (длительного, сверхдлительного) действия – используется 1-2 раза в сутки (в зависимости от продолжительности его работы) и необходим для поддержания базального уровня инсулина в организме. Основная его задача – поддержание стабильности гликемии в течение дня.
Инсулин короткого (ультракороткого, сверхбыстрого) действия – применяется для компенсации углеводсодержащих приемов пищи и с целью коррекции гипергликемии до индивидуальных целевых значений. Длительность действия от 3 до 6 часов в зависимости от вида инсулина.
Для расчета дозы инсулина короткого/ультракороткого/сверхбыстрого действия на прием пищи, необходимо рассчитать свой индивидуальный углеводный коэффициент: количество единиц инсулина, которое необходимо для компенсации 10-15 г углеводов или 1 ХЕ.
Для расчета дозы инсулина при гипергликемии необходимо подобрать индивидуальный фактор чувствительности к инсулину (на сколько ммоль/л снижает 1 Ед инсулина) и знать индивидуальную целевую гликемию.
Помповая инсулинотерапия
Использование помповой инсулинотерапии подразумевает применение 1 вида инсулина (короткого (в настоящее время практически не применяется), ультракороткого или сверхбыстрого действия), который вводится в 2-х режимах: базальный и болюсный.
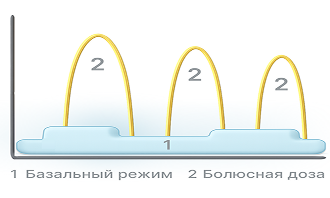
Базальный режим представляет собой непрерывную подачу небольших доз инсулина в течение суток, которые предназначены для поддержания стабильного уровня глюкозы в крови. Инсулин вводится автономно в соответствии с ранее установленными индивидуальными настройками.
Болюсный режим – это введение инсулина на приемы пищи и/или для коррекции высокого уровня глюкозы. Болюсный инсулин вводится или с помощью калькулятора (помощника) болюса, или вручную, если помощник болюса отсутствует.
Калькулятор (помощник) болюса – это встроенная в помпу программа, которая рассчитывает дозу болюсного инсулина на прием пищи (в зависимости от количества углеводов) и/или на снижение высокого уровня глюкозы.
Для работы данной функции, в настройки инсулиновой помпы исходно вносятся:
- углеводные коэффициенты (требует индивидуального подбора, могут различатся на разные приемы пищи)
- чувствительность к инсулину (требует индивидуального подбора, может быть разной в течение дня)
- целевая гликемия
- время действия инсулина

Использование помощника болюса позволяет снизить вероятность влияния человеческого фактора на расчет дозы инсулина, минимизировать риски снижения уровня глюкозы в крови, так как учитывает еще активный инсулин в организме (не освобождает от самоконтроля гликемии и подсчета углеводов на приемы пищи, требуется подбор индивидуального углеводного коэффициента и фактора чувствительности)
Подбор инсулинотерапии и выбор метода введения проводится индивидуально с лечащим врачом для каждого конкретного пациента.
Правила хранения инсулина
СкачатьОбласти и техника инъекций инсулина
СкачатьГипогликемия
Это состояние, при котором уровень глюкозы в крови снижается менее 3,9 ммоль/л.
Такое состояние может развиться у пациентов с сахарным диабетом при приеме препаратов (особенно инсулина) с выраженным сахароснижающим эффектом и требует быстрого реагирования (приема углеводов).
Гипогликемию можно разделить на лёгкую и тяжёлую.
Лёгкая гипогликемия
Это состояние, при котором пациент, независимо от степени выраженности клинических проявлений (дрожь, холодный пот, ощущение голода, слабость или тревога и пр.) и уровня гликемии, может самостоятельно оказать себе помощь
«Правило 15» для купирования гипогликемии:
- при регистрации гипогликемии употребите 15 г быстроусваиваемых углеводов (1,5 ХЕ)
- измерьте повторно глюкозу через 15 минут
- в случае отсутствия повышения повторите вышеупомянутые действия
«Быстрые» (быстроусваиваемые) углеводы - это:
- ~1,5 куска сахара
- ~150 мл сока или сахаросодержащего лимонада
- ~1,5 ст. ложки мёда и пр
Тяжелая гипогликемия
Это снижение уровня глюкозы, при котором человек не может самостоятельно оказать себе помощь ввиду возникновения неврологических симптомов или нарушения сознания, требующее помощи других лиц.
При развитии тяжелой гипогликемии необходимо:
- уложить человека на бок и убедиться, что во рту нет пищи
- выполнить подкожную инъекцию 1 мг глюкагона (препарат, позволяющий быстро повысить уровень глюкозы в крови), в случае отсутствия препарата - вызвать скорую помощь
- если после введения глюкагона сознание не восстанавливается- вызывать скорую медицинскую помощь
Обратите внимание!
В случае потери сознания не нужно вливать жидкость или класть еду в рот, так как это может привести к удушью.
Что важно помнить пациенту?
- всегда имейте с собой источник «быстрых» углеводов — в сумке, кармане, машине
- если у вас есть риск тяжёлых гипогликемий — носите с собой глюкагон и научите родных, как его использовать
- ведите дневник самоконтроля: частые эпизоды гипогликемии — повод пересмотреть дозы инсулина или питание
- проверяйте срок годности тест-полосок и калибровку глюкометра